Αντιγόνη Πουλτσίδη, Επίκουρη καθηγήτρια Χειρουργικής Πανεπιστημίου Θεσσαλίας, Χειρουργός μαστού, Γενική Γραμματέας της Ελληνικής Εταιρείας Μαστολογίας
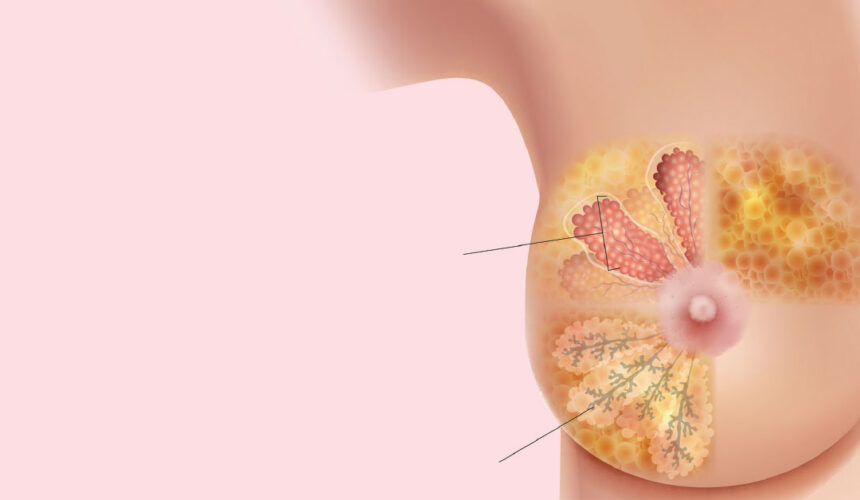
Η μασταλγία δηλαδή πόνος στον μαστό ή μαστοδυνία, όπως ονομάζεται όταν το άλγος είναι πάρα πολύ έντονο, αποτελεί μία πολύ συχνή αιτία προσέλευσης γυναικών προς εξέταση σε ειδικό ιατρό.
Η μασταλγία μπορεί να είναι κυκλικού τύπου ή μη κυκλικού τύπου ή να σχετίζεται με αίτια εκτός του μαζικού αδένα, που δημιουργούν αντανάκλαση του άλγους στην περιοχή του μαστού. Τα αίτια αυτά κατά κύριο λόγο έχουν σχέση με το μυοσκελετικό σύστημα της περιοχής, του θωρακικού κλωβού ή του αυχένα, ή/και την σύστοιχη άρθρωση του ώμου.
Η κυκλικού τύπου μασταλγία ακολουθεί τις μεταβολές του καταμήνιου κύκλου, με εμφάνιση του άλγους και του «πρηξίματος» των μαστών πριν από την έμμηνο ρύση. Δεν είναι ανησυχητική διότι τα αίτια της, κατά κύριο λόγο, είναι φυσιολογικά, ορμονικού τύπου. Λήψη αντισυλληπτικών ή άλλων σκευασμάτων που επηρεάζουν τον ορμονικό άξονα μπορεί να επιδεινώσουν την κατάσταση. Για την αντιμετώπισή της προτείνονται γενικά μέτρα, όπως υποστηρικτός στηθόδεσμος, δίαιτα χαμηλή σε λιπαρά και σε αλάτι και μείωση της κατανάλωσης καφεΐνης.
Η μη κυκλικού τύπου μασταλγία συνήθως είναι συνεχής, εμφανίζεται ξαφνικά και δεν έχει σχέση με τον καταμήνιο κύκλο και στις περισσότερες περιπτώσεις είναι ετερόπλευρη ή εστιακή.
Τα αίτια της μη κυκλικής μασταλγίας μπορεί να είναι καλοήθεις παθήσεις του μαστού (μαστοί με «ινοκυστική μαστοπάθεια» ή αλλιώς οι πυκνοί μαστοί, με ινοαδενώματα ή/και κύστεις που δημιουργούν σημεία ευαισθησίας στον αδένα), λήψη αντικαταθλιπτικών ή αντιψυχωσικών σκευασμάτων, ή κάποια προηγηθείσα χειρουργική επέμβαση στον μαστό. Σπάνια η αιτία μπορεί να είναι κακοήθεια του μαστού, σε πολύ μικρό ποσοστό βέβαια (<10%), αλλά και πολλές φορές μπορεί να μην βρεθεί κανένα αίτιο.
Ωστόσο δύο είναι τα σημεία που θα πρέπει να τονιστούν σε σχέση με την μη κυκλική μασταλγία: Αυτού του τύπου η μασταλγία μπορεί να ταυτιστεί από μη ειδικούς ιατρούς, εσφαλμένα, με μαστίτιδα (φλεγμονή του μαστού) και να χορηγηθεί για την αντιμετώπισή της αντιβίωση. Η μαστίτιδα όμως έχει συγκεκριμένη κλινική εκδήλωση και με συνοδό εμφανή ερυθρότητα, διάχυτα ή εστιακά. Χωρίς αυτά τα σημεία η αντιβίωση δεν έχει ρόλο στην αντιμετώπιση της μασταλγίας.
Στην πλειοψηφία των περιπτώσεων δεν είναι η ένταση του άλγους που δημιουργεί πρόβλημα, όσο η έντονη ανησυχία και αγωνία της γυναίκας ότι μπορεί το «σύμπτωμα» αυτό να συνδέεται με εμφάνιση κακοήθειας στους μαστούς της. Πρέπει να τονιστεί στην «ασθενή» ότι η πιθανότητα αυτή είναι μικρή (<10%). Για να εφησυχάσει πλήρως η ασθενής, για να διερευνηθεί το αίτιο, αλλά και για να αποκλειστεί πλήρως μια τέτοια πιθανότητα είναι ιδιαίτερα σημαντικό η γυναίκα να υποβληθεί σε πλήρη μαστολογικό έλεγχο με κλινική εξέταση, μαστογραφία και δη τομοσύνθεση, υπερηχογράφημα μαστών ή/και μαγνητική μαστογραφία με σκιαγραφικό. Σύντομη επανεκτίμηση μπορεί να χρειαστεί εάν κριθεί απαραίτητο.
Για την αντιμετώπισή της δεν υπάρχει ειδική λύση. Όπως τονίστηκε, βέβαια, απαραίτητη προϋπόθεση είναι ο αποκλεισμός συγκεκριμένου αιτίου. Για την ανακούφιση του άλγους μπορεί να χρησιμοποιηθούν περιστασιακά παυσίπονα και αντιφλεγμονώδη σκευάσματα, αλλά δεν συνιστάται η χρόνια χρήση τους. Επίσης έχει προταθεί η χορήγηση του ελαίου του νυχτολούλουδου (evening primrose oil), σε μεγάλες δόσεις και για διάστημα πάνω από 3-4 μήνες, με αμφίβολα αποτελέσματα.