Στη μεγαλύτερη μέχρι σήμερα μελέτη που διερεύνησε τη σχέση μεταξύ της σοβαρής ψωρίασης και των καρδιαγγειακών νοσημάτων βρέθηκαν στοιχεία που επιβεβαιώνουν ότι οι ασθενείς με τη δερματοπάθεια διατρέχουν υψηλό κίνδυνο. Η μελέτη, που δημοσιεύθηκε στο Journal of Investigative Dermatology και πραγματοποιήθηκε από Ιταλούς και Έλληνες επιστήμονες, ενέκυψε στους συγκεκριμένους μηχανισμούς που διέπουν αυτόν τον κίνδυνο.
Συγκεκριμένα, ερεύνησαν τη στεφανιαία μικροαγγειακή δυσλειτουργία και τα ευρήματα έδειξαν ότι είναι ένας πιθανός μηχανισμός με τον οποίο η ψωρίαση αυξάνει τον κίνδυνο καρδιαγγειακών επιπλοκών στους πάσχοντες. Και γι’ αυτό πιστεύουν ότι το υψηλό, σύμφωνα με τα αποτελέσματα της μελέτης τους, ποσοστό των ατόμων με σοβαρή ψωρίαση που έχουν ασυμπτωματική στεφανιαία μικροαγγειακή δυσλειτουργία, θα πρέπει να παραπέμπονται σε έγκαιρη αξιολόγηση, διάγνωση και θεραπεία.
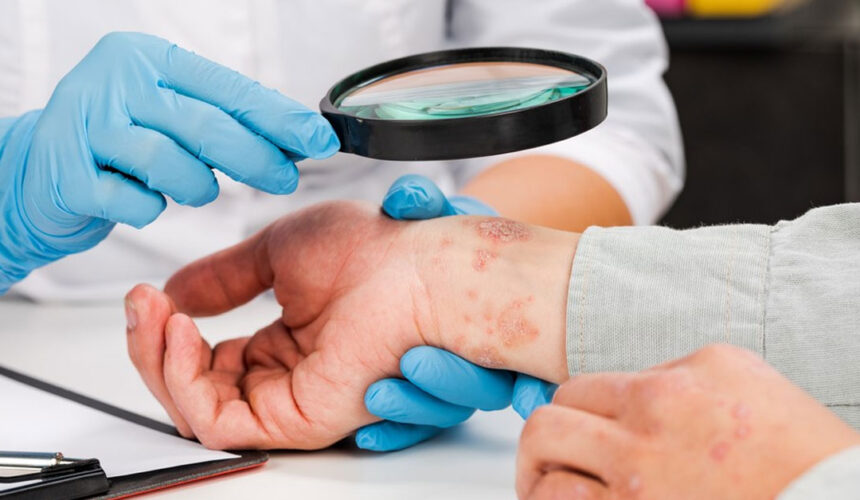
«Η ψωρίαση είναι μία από τις πιο συχνές, μη μεταδοτικές, φλεγμονώδεις διαταραχές, με τις εκτιμήσεις για τον επιπολασμό παγκοσμίως να κυμαίνονται από 0,91% (Ηνωμένες Πολιτείες) έως 8,5% (Νορβηγία). Χαρακτηρίζεται από δερματικές βλάβες που μπορεί να καλύπτουν ακόμα και το σύνολο του σώματος, περιλαμβανομένου του τριχωτού της κεφαλής και των γεννητικών οργάνων.
Οι ασθενείς εμφανίζουν λευκές ή αργυρόχρωμες φολιδωτές πλάκες (λέπια) επί ερυθρού δέρματος και υποφέρουν από κνησμό και απολέπιση. Παρότι ο κληρονομικός παράγοντας είναι ισχυρός, η ψωρίαση συνδέεται και με περιβαλλοντικούς, όπως με το στρες, την παχυσαρκία, με ορισμένα φάρμακα, το κάπνισμα, το αλκοόλ, τις βακτηριακές και ιογενείς λοιμώξεις, τη φαρυγγίτιδα και την έλλειψη ηλιακού φωτός», επισημαίνει ο Δερματολόγος – Αφροδισιολόγος δρ Χρήστος Στάμου.
Οι ασθενείς κινδυνεύουν περισσότερο από καρδιαγγειακά νοσήματα (υπέρταση, διαβήτη, παχυσαρκία και δυσλιπιδαιμία) και έχουν υψηλότερο κίνδυνο για εμφάνιση μη καρδιαγγειακών νοσημάτων (καρωτιδική νόσο, περιφερική αρτηριακή νόσο και χρόνιες νεφρικές παθήσεις), απ’ ότι όσοι δεν πάσχουν από αυτή τη δερματική νόσο. Ακόμα πιο επιρρεπείς είναι όσοι εμφανίζουν ψωριασική αρθρίτιδα, οι οποίοι εκτιμάται ότι είναι το 20% των ασθενών.
Η σοβαρή ψωρίαση σχετίζεται με αυξημένο επιπολασμό του μεταβολικού συνδρόμου, το οποίο οδηγεί σε αθηροσκλήρωση. Οι συγκεκριμένοι ψωριασικοί ασθενείς είναι γνωστό ότι αντιμετωπίζουν αυξημένη καρδιαγγειακή νοσηρότητα και υψηλότερη πιθανότητα πρόωρου θανάτου, λόγω της αθηροσκλήρωσης, η οποία επηρεάζει τη λειτουργία των στεφανιαίων μικροαγγείων, διαταράσσοντας τη μυοκαρδιακή αιμάτωση, με κίνδυνο αθηροθρομβωτικών και ισχαιμικών επιπλοκών.
Σε αυτή τη μελέτη συμμετείχαν συνολικά 503 ασθενείς με ψωρίαση, οι οποίοι υποβλήθηκαν σε διαθωρακικό ηχοκαρδιογράφημα Doppler για την αξιολόγηση της στεφανιαίας μικροκυκλοφορίας. Αποκλείστηκαν 55 ασθενείς, λόγω έλλειψης δεδομένων. Από τα 448 άτομα με ψωρίαση που απέμειναν οι ερευνητές βρήκαν υψηλό επιπολασμό στεφανιαίας μικροαγγειακής δυσλειτουργίας στο 31,5% των ασυμπτωματικών ασθενών.
Όσοι είχαν σοβαρότερη νόσο, μεγαλύτερης διάρκειας, ψωριασική αρθρίτιδα ή υπέρταση συσχετίστηκαν ανεξάρτητα με τη δυσλειτουργία. Μια αύξηση κατά μία μονάδα του δείκτη μέτρησης της σοβαρότητας της νόσου και κατά ένα έτος της διάρκειας της ψωρίασης, σχετίστηκαν με 5,8% και 4,6% αυξημένο κίνδυνο, αντίστοιχα.
Επομένως, οι ασθενείς με σοβαρή ψωρίαση θα πρέπει να παραπέμπονται σε καρδιολόγους, ώστε να διερευνάται η πιθανότητα μικροαγγειακής δυσλειτουργίας.
Επίσης, είναι απαραίτητη η έγκαιρη και αποτελεσματική αντιμετώπιση της δερματικής πάθησης για την αποτροπή εμφράγματος του μυοκαρδίου και καρδιακής ανεπάρκειας που σχετίζεται με αυτό, αφού τα μέχρι σήμερα δεδομένα υποστηρίζουν ότι η στεφανιαία μικροαγγειακή δυσλειτουργία αποκαθίσταται μετά από θεραπεία με βιολογικά φάρμακα. Όσα βρέθηκαν, ωστόσο, πρέπει να επιβεβαιωθούν από μεγαλύτερες μελέτες. Εάν αυτό συμβεί, αναμένεται μείωση των καρδιαγγειακών νοσημάτων (εμφραγμάτων και εγκεφαλικών) στους ασθενείς με σοβαρή ψωρίαση.
«Η φλεγμονή που προκαλεί η πάθηση στο δέρμα και γενικά στον οργανισμό έχει επιπτώσεις στην καρδιά και στα αιμοφόρα αγγεία, σε όσους πάσχουν από μέτρια ή σοβαρή μορφή ψωρίασης.
Όσοι προβαίνουν σε θεραπείες αντιμετώπισής της μειώνουν τις πιθανότητες καρδιακών προσβολών, εγκεφαλικών επεισοδίων και θανάτου εξαιτίας τους. Υπάρχουν αγωγές με φάρμακα που μειώνουν τον κίνδυνο, τα οποία όμως πρέπει να δίδονται μετά από ενδελεχείς ελέγχους της κατάστασης του ασθενή, προκειμένου να μειώνονται οι πιθανότητες παρενεργειών. Θα πρέπει να συνεκτιμάται η ύπαρξη άλλων παθήσεων, τα φάρμακα που λαμβάνονται γι’ αυτές, η ανταπόκριση του
οργανισμού σε προηγούμενες θεραπείες της ψωρίασης, καθώς και η ηλικία του ασθενή.
Άρα η μείωση του κινδύνου καρδιακής προσβολής ή εγκεφαλικού επεισοδίου σίγουρα είναι ένας πολύ καλός λόγος να προσέξει ο ασθενής και να επιδιώξει τη θεραπεία της ψωρίασης. Και αυτή ξεκινά από την υιοθέτηση ενός υγιεινού τρόπου ζωής από όλους τους ψωριασικούς ασθενείς, ανεξάρτητα από το πόσο σοβαρή είναι η πάθησή τους και συνεχίζει με την εφαρμογή των κατάλληλων θεραπειών που συστήνει ο δερματολόγος.
Όλες έχουν ως στόχο την επιβράδυνση της ταχύτητας ανάπτυξης των κυττάρων ώστε να μειωθεί η φλεγμονή και η ανάπτυξη των πλακών. Σε αυτές περιλαμβάνονται τοπικές θεραπείες, όπως σαλικυλικό οξύ, πίσσα από άνθρακα, τοπικά κορτικοστεροειδή ή ρετινοειδή, κρέμες, λοσιόν και διαλύματα καλσιποτριένης και από του στόματος φαρμακευτικές αγωγές.
Τελευταία έχουν αναπτυχθεί και νέες θεραπείες, όπως η φωτοθεραπεία, που επιβραδύνει την ανάπτυξη των προσβεβλημένων κυττάρων του δέρματος με την ακτινοβολία UB, συχνά σε συνδυασμό με ένα φωτοευαισθητοποιητικό φάρμακο τη ψωραλένια. Για την αντιμετώπιση των συμπτωμάτων της εντοπισμένης ψωρίασης γίνονται θεραπείες και με excimer laser, η οποία έχει αποδειχθεί ιδιαίτερα αποτελεσματική στην ψωρίαση του τριχωτού της κεφαλής», καταλήγει ο δρ Χρήστος Στάμου.